Líquido pleural
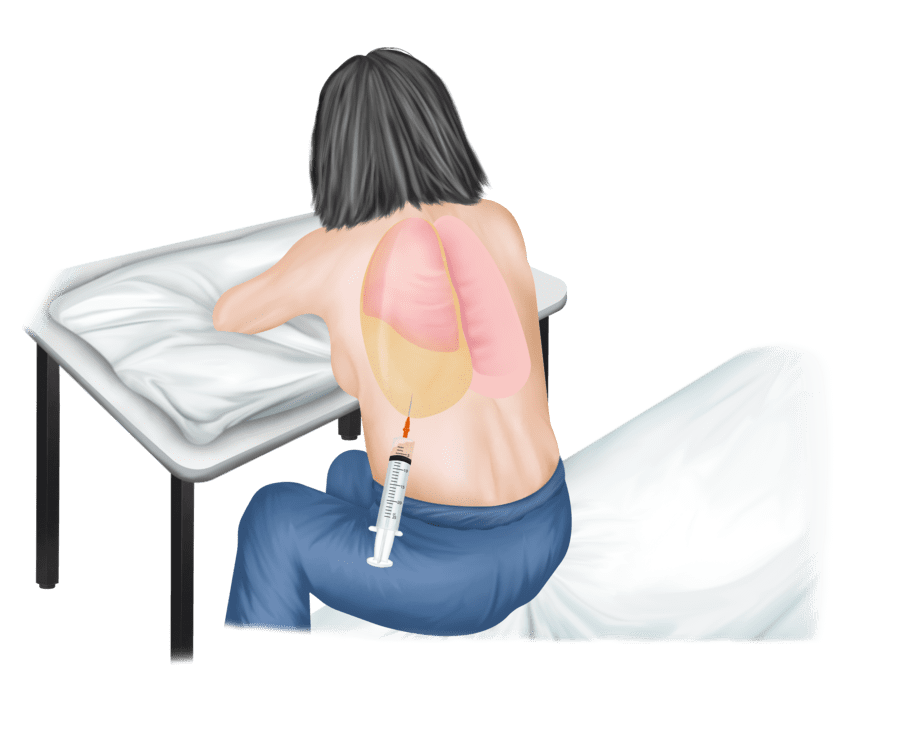
Método de obtención
Toracocentesis: Consiste en la obtención de líquido pleural con fines diagnósticos y de evacuación del líquido. Algunos escenarios en los que podría evitarse evacuar el líquido son en falla cardíaca conocida y derrame pleural secundario a infección viral (donde habitualmente las cantidades son mínimas). Si no evolucionan como es esperado, resolviéndose prontamente, se sugiere realizar una toracocentesis evacuadora.
Los objetivos del procedimiento son: aliviar la disnea, el compromiso hemodinámico o evacuar la infección del espacio pleural.
Preferentemente debe hacerse una punción diagnóstica y terapéutica a la vez, a modo de evitar tener que repetir procedimientos en un mismo paciente disminuyendo los riesgos potenciales de complicaciones y disconfort. En derrame pleural masivo se recomienda evacuar 1000-1500 mL en primera instancia y realizar la prueba de columna de agua para determinar el riesgo de edema ex vacuo.
Complicaciones frecuentes
- Reacción vagal 10-14%
- Neumotórax 3-8%
- Punción frustra
- Dolor
- Sangrado
Contraindicaciones
- Líquido pleural escaso → Se recomienda evaluar ecográficamente el bolsillo y no puncionar bolsillos menores a 3 cm.
- Infección o herida en el sitio de punción
- Coagulopatía
- INR > 2 y/o plaquetas < 50.000 → Considerar reversión de anticoagulación si es posible, previo al procedimiento.
Características del líquido
Color
- Normal
- Amarillo pálido → Transudado, algunos exudados
- Hemático → Neoplasia, derrame pleural por asbestos, infarto pulmonar o trauma (hemotórax)
- Blanco-Lechoso → Quilotórax, derrame pleural por colesterol
- Café → Sangre antigua, ruptura de un absceso hepático amebiano
- Negro → Infección por Aspergillus niger, Rhizomes, melanoma metastásico, fístula pancreato-pleural, uso de crack-cocaína, adenocarcinoma broncogénico, hemotórax crónico
- Amarillo-Verdoso → Derrame pleural por artritis reumatoide
- Verde oscuro → Biliotórax
- Coloración de infusión de catéter venoso central (CVC) o nutrición enteral → Pensar en extravasación al espacio pleural o que la nutrición enteral ha llegado al espacio pleural
Aspecto
- Pus → Empiema
- Viscoso → Mesotelioma
- Debris → Derrame pleural por artritis reumatoide
- Turbio → Exudado inflamatorio
Olor
- Pútrido → Empiema por anaerobios
- Amonio → Urinotórax
Análisis de laboratorio
Citoquímico
Recuento celular y diferencial: El recuento diferencial por sí solo no orienta respecto a etiología. Se evalúa el predominio > 50% del total.
- Predominio linfocitario: derrames de larga data, sugerente de neoplasia, tuberculosis pleural, tromboembolismo pulmonar, artritis reumatoide, linfoma, quilotórax, IC.
- Linfocitos 85-95% de las células orienta a tuberculosis, linfoma, sarcoidosis, artritis reumatoide, quilotórax.
- Derrame neoplásico puede ser predominantemente linfocítico en 50% de los casos, con linfocitos 50-70%.
- Predominio polimorfonucleares: Procesos agudos y es sugerente de paraneumónico, tromboembolismo pulmonar, origen viral, tuberculosis pleural en fase precoz, pancreatitis, derrame por asbestosis y ocasionalmente por neoplasias.
- Eosinófilos: 10% o más de eosinófilos → Presente en etiologías benignas y malignas.
| Etiologías de derrame pleural con >10% eosinófilos |
| Neumotórax Hemotórax Infarto pulmonar Asbestosis benigna Enfermedades parasitarias Infección fúngica → Coccidiomicosis, criptococcosis, histoplasmosis Drogas Neumotórax catamenial Neoplasias → Carcinoma, linfoma, mieloma Derrame tuberculoso Derrame paraneumónico Neumonia eosinofílica crónica |
- Células mesoteliales: Se encuentran en bajo número en el líquido pleural. Su mayor utilidad clínica se encuentra en distinguir un derrame tuberculoso, en donde más de 5% de células mesoteliales lo hacen poco probable.
Pleurocrito
Para líquidos hemáticos, un pleurocrito > 50% del hematocrito confirma la presencia de un hemotórax.
pH
El pH normal del líquido pleural es aproximadamente 7,60.
- pH 7,30-7,45 → Generalmente exudados
- pH < 7,3 con pH arterial normal → Exudados de etiología similar a aquellos con glucosa baja
- pH 7,40-7,55 → Generalmente transudados (excepto por urinotórax → Transudado con pH < 7,4)
- El pH bajo tiene implicancias diagnósticas, pronósticas y terapéuticas en el derrame pleural paraneumónico complicado. Un pH < 7,15 tiene una probabilidad mayor de requerir drenaje del espacio pleural (pleurostomía versus decorticación si empiema).
Proteínas
La mayoría de los transudados tienen proteínas < 3 g/dL (30 g/L).
- La diuresis inducida en el tratamiento de la falla cardíaca puede elevar las proteínas al rango de exudado, sin embargo, dichos pacientes tienen un gradiente de albúmina plasma-pleural > 1,2 g/dL o gradiente de proteínas plasma-pleural > 3,1 g/dL, lo que permite caracterizar el líquido como transudado. Un pro BNP elevado en sangre también apoya la etiología cuando los Criterios de Light califican el derrame como exudado.
- Derrame pleural tuberculoso → Virtualmente todos tienen proteínas > 4 g/dL.
- Proteínas > 7-8 g/dL → Sospechar mieloma múltiple o macroglobulinemia de Waldenström.
LDH
El nivel de LDH es uno de los criterios claves para diferenciar exudados de transudados. Varias patologías tienen niveles de LDH y proteínas característicos:
- LDH > 1.000 UI/L → Empiema, derrame pleural por artritis reumatoide, paragonimiasis pleural y algunas neoplasias.
- LDH alta → En derrame pleural por tuberculosis y derrame paraneumónico complicado
- LDH elevada con proteínas bajas → Derrame pleural por Pneumocystis jirovecii: LDH pleural/sérica > 1 y proteínas pleural/sérica < 0,5. Estos valores también pueden sugerir neoplasia o urinotórax.
Glucosa
- Orientan a exudado: Glucosa < 60 mg/dL o Glucosa pleural / Glucosa sérica < 0,5 (el resto de los derrames tienen niveles de glucosa similares a la glucosa sérica).
- Paraneumónico complicado o empiema → Incluso indetectable en empiema
- Derrame pleural maligno → En general 30-50 mg/dL
- Derrame pleural por tuberculosis → En general 30-50 mg/dL
- Derrame pleural por artritis reumatoide → Incluso indetectable
- Ruptura esofágica
- Pleuritis lúpica → En general 30-50 mg/dL
Citología
El análisis de la citología del líquido pleural puede establecer el diagnóstico de derrame pleural maligno, con una sensibilidad de 60% que puede aumentar en 15% con una segunda muestra de líquido pleural.
- Adenocarcinoma → Sensibilidad 78%
- Células pequeñas → Sensibilidad 53%
- Carcinoma escamoso → Sensibilidad 25%
Otros parámetros
Adenosindeaminasa (ADA): La ADA es una enzima de distribución ubicua, que representa actividad de linfocitos T activados. Es útil ante exudado mononuclear, como complemento en el diagnóstico de tuberculosis pleural. Existen falsos negativos en las fases iniciales de la enfermedad y falsos positivos (generalmente muy elevados) en el derrame pleural de AR, LES, linfoma y paraneumónico. La utilidad de la determinación de ADA se mantiene en pacientes con VIH. Su mayor utilidad es el valor predictivo negativo, donde niveles bajo el punto de corte postulado cercano a 33 U/L, hacen improbable una tuberculosis pleural.
El cultivo de Koch de líquido pleural es positivo en <30% de los pacientes sin infección por VIH. Las pruebas de amplificación del ácido nucleico (NAAT) aprobadas para uso en expectoración no están aprobadas para uso en líquido pleural. Para derrame pleural tuberculoso en pacientes sin infección por VIH, los NAAT parecen tener una alta especificidad pero una sensibilidad relativamente baja. En un metanálisis que incluyó 18 estudios, la S y la E del Xpert MTB/RIF en líquido pleural (comparado con cultivo) fue de 46 y 99%, respectivamente.
Aproximación diagnóstica
La diferenciación entre exudados y trasudados es importante, ya que en los transudados la pleura está sana y la patología que provoca el derrame suele ser sistémica y evidente en base a la anamnesis y examen físico. En los exudados la pleura suele estar comprometida.
Para la distinción entre exudado y transudado, se utilizan los Criterios de Light, con una sensibilidad de 98% y especificidad de 77% para clasificar correctamente los derrames. Su baja especificidad se debe principalmente al tratamiento con diuréticos, con lo cual el 29% de los pacientes con falla cardíaca y el 18% de los pacientes con hidrotórax hepático se clasifican erróneamente como exudados, siendo transudados. En este contexto la gradiente de albúmina plasma – pleura y proteínas plasma – pleura son de utilidad.
Ante la sospecha de falso exudado un gradiente proteínas plasma-pleural > 3.1 S 85% E 84.7% y albúmina plasma-pleural > 1.2 (LR (+) 6) S 51,3% E 94,7% son sugerentes de trasudado.
| Clasificación del derrame pleural | |
| Transudados | Exudados |
| Insuficiencia cardíaca Hidrotórax hepático Hipoalbuminemia Síndrome nefrótico Diálisis peritoneal Atelectasias Pericarditis constrictiva Pulmón atrapado Obstrucción de vena cava Urinotórax | Neoplasias Infecciones: Paraneumónico, tuberculosis pleural Mesenquimopatías: Artritis reumatoide, pleuritis autoinmune Asbestosis benigna Patología abdominal: Pancreatitis, absceso intraabdominal Infarto miocárdico Cirugía cardíaca Neoplasias hematológicas Drogas |
Pueden ser transudados o exudados:
- Tromboembolismo pulmonar
- Artritis reumatoide
Criterios de Light
- Proteínas líquido pleural / Proteínas plasma > 0,5
- LDH líquido pleural / LDH plasma > 0,6
- LDH líquido pleural > ⅔ del límite superior normal de la LDH en plasma
Deben tomarse concomitantemente a la toracocentesis proteínas y LDH en sangre. Basta 1 criterio para clasificar el derrame pleural como exudado. No debe existir ningún criterio para clasificarlo como transudado.
Corrección de falso exudado por criterios de Light según proteínas y albúmina (previamente clasificados como exudado siendo transudados)
- Gradiente de albúmina plasma-pleural: Identifica correctamente 83% insuficiencia cardíaca y 62% hidrotórax hepático
- > 1,2 → transudado
- < 1,2 → exudado
- Gradiente de proteínas plasma-pleural: Identifica correctamente 55% insuficiencia cardíaca y 61% hidrotórax hepático
- > 3,1 → transudado
- < 3,1 → exudado
Criterios accesorios para identificar un exudado pleural
- Colesterol pleural > 45 mg/dL o > 60 mg/dL (más específico) es sugerente de exudado (LR (+) 5,5)
- Relación colesterol pleural/plasmático > 0,3 (LR (+) 5). Puede ser útil en pseudotrasudado por sobrecarga de volumen.
- Proteínas líquido/plasmáticas > 0,7 (LR (+) 168)
- Proteínas líquido > 4,0 g/dL (LR (+) 16) y > 5,0 g/dL (LR (+) 47)
- Colesterol > 45 mg/dL más LDH >200 UI/L (o > 88% del límite superior normal) tiene una sensibilidad de 99% y especificidad de 8%
- LDH pleural > 200 U/L (LR (+) 18)
Derrame complicado
Los criterios que sugieren complicación son:
- Lactato > 2
- Glucosa < 50 mg/dL
- Aspecto purulento
- pH < 7,15
- Evidencia de microorganismos en el estudio microbiológico
Enfrentamiento secuencial propuesto
- Evaluar aspecto y color
- Diferenciar entre exudado y transudado
- Criterios de Light
- Criterios accesorios
- Identificar falsos exudados en falla cardíaca y hepática
- Si exudado:
- Evaluar predominio celular
- Evaluar si derrame complicado
- Si hemorrágico: Evaluar pleurocrito
- Exámenes microbiológicos: Cultivo, PCR, otros.
Revisores
Paola Sepúlveda Andrade, Médica Internista Red Salud UC-Christus.
Karol Villalobos Gallardo, Médica Internista Hospital Sótero del Río.
Referencias
Feller-Kopman D, Light R. Pleural Disease. N Engl J Med. 2018 Feb 22;378(8):740-751.
Light RW. Clinical practice. Pleural effusion. N Engl J Med. 2002 Jun 20;346(25):1971-7.
Oyonarte M. Enfoque diagnóstico en el paciente con derrame pleural. Rev Med Clin Condes 2015; 26(3) 313-324
Sahn SA, Huggins JT, San Jose E, et al. The art of pleural fluid analysis. Clin Pulm Med 2013; 20:77.
Ferreiro L, Porcel JM, Valdés L. Diagnosis and Management of Pleural Transudates. Arch Bronconeumol 2017; 53:629.
Wilcox ME, Chong CA, Stanbrook MB, Tricco AC, Wong C, Straus SE. Does this patient have an exudative pleural effusion? The Rational Clinical Examination Systematic Review. JAMA. 2014 Jun 18;311(23):2422-31.
Vorster MJ, Allwood BW, Diacon AH, Koegelenberg CF. Tuberculous pleural effusions: advances and controversies. J Thorac Dis. 2015 Jun;7(6):981-91.
Qiu YR, Chen YY, Wu XR, Li YP, Cao XJ, Yu ZY, Lin M, Li QY, Chen JC, Yin X, Weng SC, Guo XG. Accuracy of Xpert MTB/RIF assay for the diagnosis of tuberculous pleural effusion. J Clin Lab Anal. 2022 Jan;36(1):e24185.
Bielsa S, Porcel JM, Castellote J, Mas E, Esquerda A, Light RW. Solving the Light’s criteria misclassification rate of cardiac and hepatic transudates. Respirology. 2012 May;17(4):721-6.